歯科衛生士のみなさんは、患者さんの口腔内診査を行うとき、どのようなことに注意して観察していますか?
口腔内にはたくさんの情報があふれており、プラークの付着状況や歯肉からの出血、根面の粗糙感、咬合の状態など、他にもさまざまなことに気をつけながら診査する必要があります。
この連載では、そんな中でも歯科衛生士の方にはかならず覚えておいてほしい、歯周病に関する分類についてお伝えします♪
本日解説するのは、「メイナード(Maynard)の分類」です。
メイナードの分類とは?
歯肉と歯槽骨の厚みの状態によって、歯肉退縮のリスクを示す分類のことを指します。
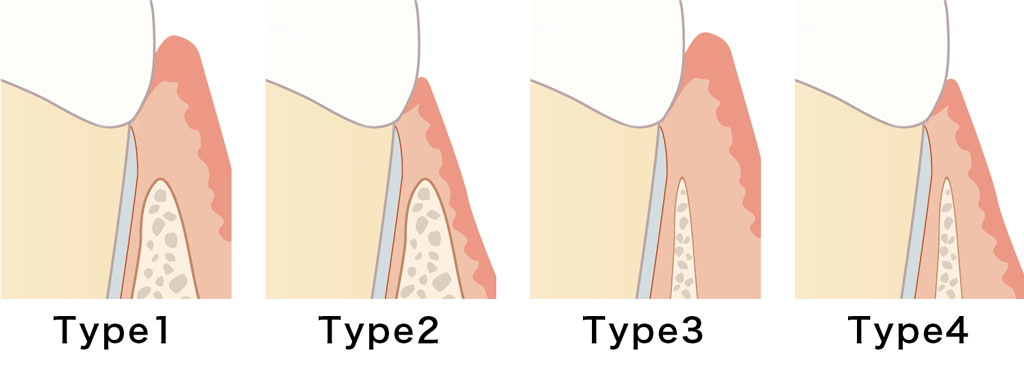
Type1〜Type4の4つに分類され、Type1がもっとも低いリスク、Type4がもっとも高いリスクとされています。
| Type1:歯槽骨が厚く、付着歯肉も十分にある
Type2:歯槽骨は厚いが、付着歯肉は少ない Type3:歯槽骨は薄いが、付着歯肉は十分にある Type4:歯槽骨が薄く、付着歯肉も少ない |
付着歯肉についておさらい!
ここで、「付着歯肉ってなんだっけ?」「角化歯肉との違いは?」という方は、一緒におさらいしていきましょう!
上記の図で示すように、角化歯肉の幅は、歯槽頂から歯肉-歯槽粘膜境までの長さのことを指します。そして、付着歯肉の幅は、歯肉溝または歯周ポケット底から歯肉-歯槽粘膜境までの長さのことを指します。
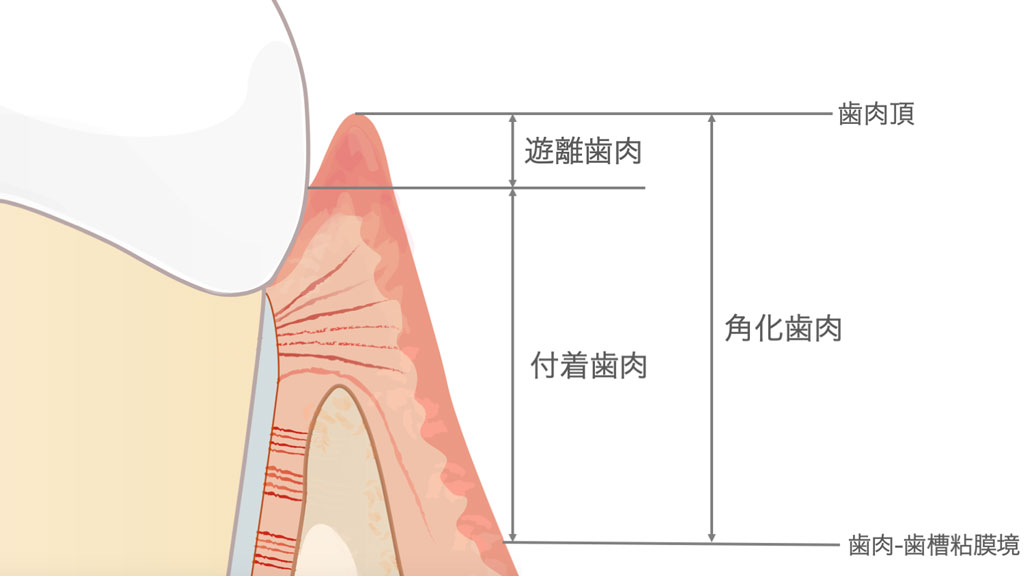
すなわち、
と表すことができます。
たとえば角化歯肉が5mm、プロービング値が2mmの場合、付着歯肉は3mmとなります。反対に、角化歯肉が5mmあっても、プロービング値が8mmの場合、付着歯肉は-3mm、つまり存在しないということに。
角化歯肉・付着歯肉はとっても重要!
角化歯肉や付着歯肉の幅によっては、治療の進め方や内容が変わる場合があります。そのため、外科や補綴処置を行う可能性のある部位はとくに、付着歯肉の幅を記録しておくといいでしょう。
たとえば、角化歯肉がない部位にそのまま補綴処置を行うと、マージン部をブラッシングする際には粘膜面を磨くことになり、キズができやすくなります。そうすると、ブラッシング時の疼痛が続き、プラークが除去しづらくなってしまいますよね。
歯肉退縮が起こりやすくなることはもちろん、マージン部にプラークがたまりやすくなることで、二次カリエスができる可能性も高くなります。
そういった問題を防ぐために、補綴前処置として、遊離歯肉移植術(FGG:Free Gingival Graft)や結合組織移植術(CTG:Conective Tissue Graft)を行う歯科医院もあります。
メイナードの分類でいうと、Type4にあたる部位をType3に変化させることで、安定した歯周組織の環境が得られるということです♪
また、骨切除や骨整形をともなう歯周外科処置を行う際は、付着歯肉の幅が十分にある場合とない場合とで、フラップの開き方が異なります。
切開線の設定や剥離、縫合の方法も変わってくるため、主治医に必要な情報を提供できるよう、正しい計測を心がけましょう!
いかがでしたか?
歯周病に関する分類について、聞いたことはあっても正確に理解できていなかったり、忘れていたりする部分がある方は、ぜひこの連載で一緒に復習していきましょう♪
次回は、根面被覆の可能性を評価するための「ミラー(Miller)の分類」についてお伝えします!
参考文献:瀧野裕行・岩田光弘・小野晴彦・大川敏生・金子潤平・平山富興(2018)『驚くほど臨床が変わる!こだわりペリオサブノート』クインテッセンス出版株式会社
歯周病に関する分類をおさらいしよう!
No.1 メイナード(Maynard)の分類